PENYAKIT SAMPAR
Apa itu Penyakit Sampar??
Penyakit sampar disebut juga penyakit pest atau black death atau plague, adalah suatu penyakit infeksi bakterial pada binatang dan manusia yang disebabkan bakteri Yersinia pestis (Y. pestis), dimana penyakit ini sebenarnya merupakan penyakit zoonosis yaitu penyakit pada binatang yang dapat ditularkan pada manusia. Penyakit ini disebabkan oleh bakteri Yersinia pestis yang hidup pada kutu, dimana kutu ini hidup pada binatang pengerat (terutama tikus). Kutu menyebarkan penyakit ketika mengisap darah tikus atau manusia. Plague merupakan penyakit yang disebabkan oleh enterobakteria Yersinia pestis, dinamakan seperti ini sebab sesuai dengan penemu bakteri ini yaitu bakteriologi yang berasal dari Perancis-Swiss yang bernama Alexandre Yersin. Penyakit ini disebut juga plague karena bercak-bercak hitam yang terdapat di kulit penderita pada awal kejangkitannya. Penyakit sampar ini pernah menjadi epidemi di tahun 1347 – 1351 di Eropa dan daerah lainnya dan menewaskan kurang lebih 75 juta jiwa penduduk dunia, termasuk sepertiga hingga dua pertiga populasi Eropa dan peristiwa dikenal dengan nama “The Black Death”.
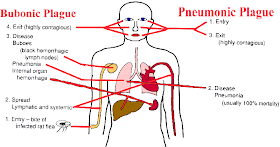
Wabah pes dikenal dengan black death karena menyebabkan tiga jenis wabah, yaitu bubonik, pneumonik dan septikemik. Ketiganya menyerang system limfe tubuh, menyebabkan pembesaran kelenjar, panas tinggi, sakit kepala, muntah dan nyeri pada persendian. Wabah pneumonik juga menyebabkan batuk lendir berdarah, wabah septikemik menyebabkan warna kulit berubah menjadi merah lembayung. Dalam semua kasus, kematian datang dengan cepat dan tingkat kematian bervariasi dari 30-75% bagi bubonik, 90-95% bagi pneumonik dan 100% bagi septikemik.
Penyakit ini di Indonesia masih dalam pemantauan dan termasuk salah satu penyakit menular dalam Undang-undang wabah yang harus dilaporkan kepada Dinas kesehatan setempat dalam waktu 24 jam pertama sejak diketahui. Menurut WHO penyakit ini merupakan salah satu penyakit menular yang paling mematikan, pasien bisa mati 24 jam setelah infeksi. Tingkat kematian tergantung pada seberapa cepat pengobatan dimulai
Apa penyebab penyakit sampar??
Penyakit ini sebenarnya disebabkan oleh bakteri yang terdapat pada kutu yang terinfeksi bakteri Yersinia pestis, dimana kutu ini hidup pada hewan pengerat terutama tikus. Manusia dapat tertular penyakit ini akibat gigitan kutu yang terinfeksi bakteri Yersinia pestis ataupun melalui tinja yang mengandung Yersinia pestis yang masuk melalui luka gigitannya ataupun juga akibat gigitan hewan yang telah tertular bakteri yesernia. Penularan dari manusia ke manusia jarang terjadi kecuali selama epidemi wabah pneumonia. Pneumonia ini terjadi jika bakteri mencapai paru-paru sehingga pasien mengalami pneumonia (wabah pneumonia), yang kemudian menular dari orang ke orang melalui droplet terinfeksi yang disebarkan melalui batuk. Kadang kala binatang pengerat yang mengalami faringitis atau pneumonia dapat menyebar wabah di tetesan udara apabila manusia dekat dengan binatang tersebut. Praktik laboratorium yang tidak aman seperti penanganan jaringan hewan yang terinfeksi, terutama tikus dan kelinci juga dapat mempermudah penyebaran penyakit.
Bakteri Yersinia pestis, pertama kali ditemukan oleh Alexandre Yersin dari Perancis dan Kitasato Shibasaburō dari Jepang pada tahun 1894. meskipun ditemukan oleh kedua ilmuwan tersebut, namun karena ada beberapa pendapat yang kontrovesrsi dari Kitasato Shibasaburō, maka para ilmuwan dunia lebih menerima pernyataan Alexandre Yersin, oleh karena itulah maka bakterinya dikenal dengan naman Yersinia. Pada mulanya Yersin menamakannya Pasteurella pestis untuk menghormati Pasteur Institute, di mana ia bekerja, tetapi pada tahun 1967 bakteri ini dipindahkan ke genus baru, berganti nama Yersinia pestis untuk menghormati Yersin. Bakteri spesies Yersinia pestis merupakan bakteri yang berbentuk batang gram negatif yang termasuk dalam famili enterobacteriaceace, genus Yesinieae. Genus Yesinieae meliputi 11 spesies, 3 di antaranya adalah patogen atau menyebabkan penyakit pada manusia dan hewan. Ketiga macam spesies itu yaitu Yersinia pseudotuberculosis, Y. enterocolitica dan Yersinia pestis. Ketiga bakteri ini terutama menyebabkan penyakit pada binatang sehingga disebut penyakit zoonosis. Yersinia pestis terutama pada hewan pengerat dan manusia, sedangkan dua yang lain pada mamalia dan burung. Yersinia pestis (Y. pestis) berbentuk batang coccobacillus atau batang gemuk dengan ujung membulat dengan badan mencembung, berukuran 1,5 µ × 5,7 µ, bersifat anaerob fakultatif yang dapat menginfeksi manusia dan hewan lainnya. Kuman ini sering menunjukkan pleomorfisme. Pada pewarnaan tampak bipolar, mirip peniti tertutup. Kuman tidak bergerak, tidak membentuk spora, Selain itu, Y. pestis adalah katalase-positif, oksidase-negatif, urease-negatif, dan indole-negatif. Atas dasar kemapuan melakukan asidifikasi terhadap gliserol dan reduksi nitrit. Yersinia pestis (Y. pestis) mempunyai beberapa varietas yaitu var Orientalis, var A antiqua dan var Mediaevalis. Perbedaan ini penting untuk mengetahui penyebaran varietas tersebut di suatu wilayah. Bakteri Yersinia pestis (Y. pestis) menguraikan endotoksin lipopolisakarida, koagulase, dan fibrinolisin, yang merupakan faktor utama dalam patogenesis penyakit. Dalam dinding sel bakteri terdapat gugus polisakarida yang merupakan endotoksin dan dapat menimbulkan gejala panas, koagulasi intravaskular deseminata dan mengaktifkan sistem komplemen (imun). Bakteri ini menghasilkan koagulase pada suhu 28 derajat Celcius (suhu normal pinjal) tetapi tidak pada suhu 35 derajat Celcius (penularan lewat pinjal akan rendah atau tak pernah terjadi dalam cuaca yang sangat panas).
Kutu atau pinjal tikus yang merupakan vektor penyakit pes atau sampar adalah Xenopsylla cheopis, stivalius cognatus dan neopsylla sondaica. Di Indonesia dan negara-negara Asia Tenggara kutu carrier sampar atau plague adalah Xenophylla astia. Kutu yang terinfeksi dapat membawa bakteri ini sampai berbulan- lamanya. Pada saat kutu mengisap darah binatang pengerat yang sebelumnya telah terinfeksi bakteri yesernia, maka bakteri tersebut akan masuk kedalam proventiculus atau lambung kutu. Xenopsylla cheopis, stivalius cognatus dan neopsylla sondaica termasuk ordo shiponaptera yang termasuk dalam suatu artropoda. Didalam tubuh kutu ini, bakteri membelah diri menjadi banyak sehingga disebut penularan propagatif. Kutu atau pinjal ini berbadan pipih latrolateral dan berukuran kecil 1,4-4mm. Stuktur tubuhnya memudahkan untuk melompat jarak jauh sekitar 3-13cm, dimana kutu melompat menggunakan 4 buah kakinya. Tubuh kutu terdiri dari tiga bagian yaitu kepala, dada, dan perut. Kepala dan dada memiliki deretan bulu (combs) dan perut terdiri dari delapan segmen. Pada bagian kepala, terdapat mulut yang berfungsi untuk menyemprotkan air liurnya dan juga untuk mengisap darah dari inangnya. Pinjal atau kutu ini hidup sebagai parasit pada hewan pengerat (tikus) dan bersarang di antara bulu-bulu tikus. Metamorfosis yang dialami oleh kutu ini adalah metamorfosis sempurna. Telur diletakan diatas tanah, setelah 2-12 hari menetas menjadi larva, larva ini membelah setelah 2 minggu tumbuh menjadi pupa dan akhirnya menjadi dewasa. Pertumbuhan dari telur sampai menjadi kutu dewasa memerlukan waktu secepat-cepatnya 18 hari.
Seperti dijelaskan diatas, bahwa hewan pengerat yang merupakan reservoar dihinggapi oleh kutu atau pinjal yang terinfeksi bakteri Yersinia pestis, kutu ini merupakan parasit yang bertahan hidup dengan mengisap darah pada host yang dihinggapinya, yaitu hewan pengerat dan juga manusia. Hewan pengerat yang paling banyak dijumpai adalah tikus, namun bisa juga pada Hamster, Tupai, Kelinci, Anjing padang rumput, Chipmunks, marmut ,dll. Di Indonesia sendiri jenis tikus di pulau Jawa yang hidupnya di tempat pemukiman penduduk (domestik) atau tikus rumah (Rattus rattus) dikatakan dapat menjadi reservoar dari penyakit sampar ini. Dikabupaten boyolali, surakarta dimana terjadi wabah terakhir pada tahun 1970, dikatakan R.exulans, R.tiomaticus dan suncus marinus juga berperan sebagai reservoar kedua. Tikus Rattus rattus tumbuh subur di daerah tropis, sering tinggal di tempat-tempat tinggi, seperti lantai atas bangunan di daerah penduduk atau pohon di kawasan hutan. Rattus rattus adalah tikus berukuran sedang dengan telinga yang relatif besar dan ekor yang hampir selalu lebih panjang dari tubuh. memiliki berat badan antara 70 dan 300 g, dan antara 16 dan 22 cm di kepala dan panjang badan dan panjang ekor 19 cm atau lebih. Tikus ini berwarna hitam dengan perut ventral berwarna lebih terang dengan tengkorak dan tulang hidung yang relatif sempit.
Sejarah Penyakit Sampar atau Pes
Penyakit ini sensasional, mungkin inilah yang dapat saya gambarkan, sebab penyakit ini dapat membunuh manusia dalam 24 jam, padahal kalau dilihat penyakit ini hanya disebabkan oleh kutu yang terinfeksi bakteri. Penyakit ini mempunyai sejarah yang panjang dan banyak menyebabkan angka kematian yang sangat tinggi diseluruh dunia, makanya Dinas kesehatan RI mengharuskan pelaporan 24 jam pertama apabila kasus ini ditemukan pada suatu daerah tertentu. Penyakit ini pertama kali dijelaskan dalam kitab suci Perjanjian Lama,dan telah bertahan sampai ke era modern. Wabah penyakit ini telah menyebabkan epidemi berskala besar, sehingga mengubah jalannya sejarah di banyak negara. Dituliskan bahwa wabah endemi penyakit sampar ini dimulai dari abad ke 11 SM, dimana berdasarkan alkibat Ibrani (I Samuel 5:6 of the Hebrew Bible ( Tanakh )) orang Filistin dari Asdod terserang wabah karena kejahatan mencuri Tabut Perjanjian dari Bani Israel, selanjutnya terjadi wabah besar-besaran sehingga banyak kematian pada saat itu. Pada tahun kedua dari Perang Peloponnesia (430 SM), Thucydides menggambarkan sebuah penyakit epidemi yang dikatakan telah dimulai dari Ethiopia, melewati Mesir dan Libya, kemudian datang ke dunia Yunani. Dalam Wabah Athena di yunani ini menyebabkan banyak kematian, diperkirakan sepertiga dari penduduknya meninggal dunia. Pada abad pertama Masehi, Rufus of Ephesus, seorang ahli anatomi Yunani, mengacu pada sebuah wabah di Libya, Mesir, dan Suriah . Dia mencatat pernyataan berdasarkan temuan dokter Aleksandria bernama Dioscorides dan Posidonius yang menggambarkan gejala termasuk demam akut, nyeri, agitasi, dan delirium. Buboes-besar, keras, dan non-bernanah-dimulai dari daerah di belakang lutut sekitar siku
Pandemik abad pertengahan dan pasca-abad pertengahan dari penyakit ini dikelompokkan menjadi tiga wabah pandemik yaitu pertama wabah pandemi pada tahun 541 ke ~ 750, menyebar dari Mesir ke Mediterania (dimulai dengan Wabah Justinian ) dan barat laut Eropa, wabah kedua pandemi dari ~ 1345 ke ~ 1840, menyebar dari Asia Tengah ke Mediterania dan Eropa (dikenal dengan Black Death), wabah pandemi ketiga dari 1866 ke 1960, menyebar dari Cina ke berbagai tempat di seluruh dunia, terutama India dan Pantai Barat Amerika Serikat. Wabah Black Death ini sangat terkenal diseluruh dunia, dimana pada tahun 1347 penyakit ini kembali melanda populasi Eropa (Konstantinopel Turki, kepulauan Italia, Prancis, Yunani, Spanyol, Yugoslavia, Albania, Austria, Jerman, Inggris, Irlandia, Norwegia, Swedia, Polandia, Bosnia-Herzegovina dan Kroasia) selama kira-kira 300 tahun, dari tahun 1348 sampai akhir abad ke-17. Selama kurun waktu itu, wabah ini membunuh 75 juta orang, kira-kira 1/3 populasi pada waktu itu. Seluruh komunitas tersapu bersih, di tahun 1386 di kota Smolensk, Rusia, hanya lima orang yang tidak terserang penyakit ini dan di London, peluang bertahan hidup hanya satu dalam sepuluh.
Perluasan di asia dari daratan cina, menyebar sampai eropa melalui jalur perdagangan, ke wilayah asia tenggara melalui kota-kota canton, hongkong dan tiba dipulau jawa kira-kira tahun 1910-1911, antara lain dikota-kota pelabuhan seperti surabaya, semarang dan cirebon dengan perantara kapal-kapal pengangkutan berat. sejak itu sering dilaporkan terjadi wabah di jawa timur, jawa tengah dan jawa barat. Sampai tahun 1960 telah tercatat kematian sebanyak 245.375 oprang. tahun 1968-1969 masih terjadi wabah dikabupaten boyolali jawa tengah dengan kematian sebanyak 42 orang dan terulang kembali pada tahun 1970 didaerah yang sama dengan kematian sebanyak 2 orang. Penyakit pes atau sampar ini merupakan salah satu penyakit menular yang termasuk dalam UU nomor 4 tahun 1984 tentang penyakit menular/ wabah, Peraturan Menteri Kesehatan RI nomor 560/Menkes/Per/VIII/1989 tentang jenis penyakit tertentu yang dapat menimbulkan wabah, tata cara penyampaian laporannya dan tata cara seperlunya tentang pedoman penyelidikan epidemiologi dan penanggulangan Kejadian Luar Biasa serta International Classification of Disease ( ICD )
Penyebaran atau Epidemologi Penyakit Sampar/Pes
Terdapat fokus-fokus alam yang jauh dari tempat pemukiman penduduk di beberapa bagian benua seperti di Amerika selatan bagian barat, Amerika selatan, afrika selatan. Cina daratan sampai disekitar laut kaspia dan beberapa tempat di Asia tenggara. Adanya penularan dari hewan reservoar kemanusia dapat terjadi bila orang memasuki daerah-daerah fokus alami atau sebaliknya karena ada hewan reservoar (hewan pengerat) yang memasuki daerah pemukiman penduduk.
Sejak tahun l980-1986 oleh WHO masih dilaporkan adanya kasus Sampar dari berbagai negara antara lain dari Asia Tenggara adalah Vietnam dan Burma. Rodent bome zoonosis (rodent: hewan pengerat) ini merupakan penyakit pada rodent yang ditularkan pada manusia dengan perantara pinjal atau kutu tikus (rat flea), terutama di daerah tropis perantaranya adalah dari jenis Xenopsilla cheopis (oriental rat flea) dan Ceratophyllus fasciatus untuk daerah iklim sedang. Di Indonesia dan negara-negara Asia Tenggara kutu carrier plague atau pes adalah Xenophylla astia.
Sebagian besar kasus wabah dilaporkan di luar Amerika Serikat berasal dari negara-negara berkembang di Afrika dan Asia. Selama 1990-1995, total 12.998 kasus wabah dilaporkan ke Organisasi Kesehatan Dunia (WHO), khususnya dari negara-negara seperti India, Zaire, Peru, Malawi, dan Mozambik. Negara-negara berikut dilaporkan lebih dari 100 kasus wabah: Cina, Kongo, India, Madagaskar, Mozambik, Myanmar, Peru, Tanzania, Uganda, Vietnam, dan Zimbabwe. Beberapa fokus terletak di daerah semi-kering timur laut Brazil, dan wabah juga telah dilaporkan dari Malawi dan Zambia. Australia adalah satu-satunya benua yang dianggap bebas dari wabah. Yang terbesar daerah wabah enzootic berada di Amerika Utara-Amerika Serikat barat daya dan daerah pesisir pasifik.
Risiko kematian terkait penyakit sampar atau pes tergantung pada jenis aspek klinisnya dan apakah individu yang terinfeksi menerima pengobatan yang tepat atau tidak. Ada beberapa aspek klinis penyakit sampar yaitu tipe bubonik, tipe septikemik, pneumonik, meningeal dan kutaneal. Penyakit ini bisa menyerang siapa saja, tanpa pandang jenis kelamin dan dilaporkan kebanyakan kasus terjadi pada orang yang lebih muda dari 20 tahun. Resiko tertular penyakit ini lebih besar pada mereka yang berpergian pada daerah endemi dengan tingkat sanitasi yang kurang dan populasi tikus tinggi, atau mereka dengan pekerjaan seperti kerja laboratorium, geologi, biologi atau mungkin lebih banyak berhubungan dengan hewan pengerat dan kutu yang terinfeksi. Pada beberapa kasus wabah juga dapat menyebar di udara, melalui kontak langsung, atau terkontaminasi lewat bahan makanan.
Proses terjadinya Penyakit atau patofisiologi Penyakit Sampar
Seperti yang telah dijelaskan sebelumnya, bahwa Penyakit sampar atau plague atau pes, disebabkan oleh bakteri Yersinia pestis. Bakteri ini dapat hidup pada kutu tikus umumnya dari spesies Xenopsilla cheopis. Bakteri Yersinia pestis ini ada dalam darah, karena bakteri ini merupakan patogen obligat intraseluler yang memerlukan darah untuk hidup. Infeksi bakteri pada kutu dimulai ketika kutu tikus (Xenopsilla cheopis) yang sehat, mengisap darah pada inangnya, dalam hal ini tikus yang sebelumnya sudah terinfeksi bakteri Yersinia pestis. Darah tikus yang mengandung bakteri yang diisap oleh kutu tikus ini, selanjutnya akan sampai ke dalam sistem pencernaan yaitu di proventikulus kutu tikus (Xenopsilla cheopis). Proventikulus merupakan daerah atau organ pada kutu yang berfungsi seperi gastroesophageal pada manusia.
Kunci untuk virulensi organisme adalah fenomena "penyumbatan," yang membantu transmisi bakteri oleh kutu. Seperti yang telah di jelaskan bahwa bakteri Yersinia pestis menguraikan endotoksin lipopolisakarida, koagulase, dan fibrinolisin, yang merupakan faktor utama dalam patogenesis penyakit. Endotoksin dapat menimbulkan gejala panas, koagulasi intravaskular deseminata dan mengaktifkan sistem komplemen (imun). Adanya koagulase menyebabkan penyumbatan pada daerah proventrikulus kutu, sehingga tidak ada makanan yang dapat lewat ke ususnya. Karena itu, pinjal atau kutu tikus menjadi sangat lapar karena darah yang di isapnya hanya sampai pada daerah proventikulusnya (setara dengan daerah gastroesophageal pada manusia). Karena laparnya, maka kutu tikus ini akan menggigit dengan ganas inangnya dalam hal ini manusia atau tikus. Pada saat menggigit inangnya, kutu ini sambil mengisap juga memuntahkan darah dalam luka gigitan yang mengandung kuman atau bakteri Yersinia pestis dari tubuhnya ke inangnya (tikus atau manusia). Bakteri Yersinia pestis sendiri dapat bertahan dalam hidup dalam proventikulus kutu karena plasmid-encoded fosfolipase D yang melindungi mereka dari sistem pencernaan kutu (Xenopsilla cheopis), bakteri juga dapat melakukan kolonisasi dan perkembangan dalam proventikulus kutu karena kehadiran gen hemin, yang diperlukan untuk pembentukan biofilm yang memungkinkan kolonisasi bakteri di proventrikulus kutu. Karena penyumbatan itu, maka kutu akan menggigit dengan ganas inangnya (tikus atau manusia), tapi karena adanya penyumbatan itu, kutu tetap saja kelaparan dan akhirnya mati karena kelaparan.
Perjalanan kuman selanjutnya adalah pada tubuh inangnya, dalam hal ini tikus atau manusia. Kita akan membahas pada manusia karena sesuai dengan pembahasan tentang penyakit sampar atau pes atau plague pada manusia. Seperti telah dijelaskan sebelumnya, bakteri Yersinia pestis masuk kedalam tubuh manusia melalui gigitan kutu atau pinjal tikus (Xenopsilla cheopis) yang kemudian mengikuti aliran getah bening dan selanjutnya menyebar melalui sirkulasi darah. Pada saat bakteri masuk, sebenarnya daya tahan tubuh kita melakukan perlawanan, akan tetapi sel-sel mononuklear yang merupakan sistem imun kita, tidak mampu untuk membunuh kuman Yesernia tersebut dan bahkan kuman justru mampu berkembang biak membentuk dinding sel-dinding selnya yang merupakan endotosin. Untuk bertahan hidup dalam host dan mempertahankan infeksi persisten, Y. pestis menggunakan berbagai mekanisme untuk menghindari atau mengatasi sistem kekebalan tubuh inang, terutama sistem kekebalan tubuh bawaan (imunitas nonspesifik seluler seperti sel mononuklear (monosit dan makrofag) serta sel polimorfonuklear seperti neutrofil.). Y. pestis mengatasi sistem kekebalan tubuh kita dengan melakukan blokade terhadap sistem fagositosis imun kita melalui sistem sekresi tipe III dengan menyuntikan setidaknya enam macam protein kedalam makrofag kita, dimana protein ini dikenal dengan Yersinia Protein Outer (Yops). Racun Yop ini menonaktifkan sistem imun kita dan juga mempengaruhi adhesi sel. Kemampuan Yersinia pestis untuk menghambat fagositosis memungkinkan bakteri ini untuk tumbuh dalam kelenjar getah bening dan menyebabkan limfadenopati . Keenam protein YOP ini bekerja dengan mekanisme sendiri-sendiri, Misalnya, YopH adalah fosfatase phosphotyrosine atau tirosin fosfatase protein yang menginaktivasi komponen kompleks adhesi fokus dalam sel mamalia dan menginduksi apoptosis dari sel T terinfeksi. YopT adalah protease sistein yang menghambat RhoA dengan menghapus kelompok isoprenyl , yang penting untuk lokalisasi protein ke membran sel . Telah diusulkan bahwa YopE dan YopT dapat berfungsi untuk membatasi YOPB / D-induced sitolisis. Dua efektor Yop lainnya, YopJ / P dan YopM, mempengaruhi komponen jalur transduksi sinyal dalam sitosol atau inti. YopJ adalah protease sistein yang menghambat MAPK signaling dan jalur NF-kB dan mempromosikan apoptosis dalam makrofag. YopM sebagian besar kaya leusin, terakumulasi dalam inti dan tampaknya tidak mempunyai aktivitas enzim. YopO adalah protein kinase juga dikenal sebagai Yersinia protein kinase A (YpkA). YopO merupakan inducer kuat apoptosis makrofag manusia.
Selain karena faktor protein outer membran (YOp), kemampuan virulensi bakteri Y. pestis juga disebabkan karena kemampuan adhesin bakteri yang memungkinkan untuk kemudian menembus permukaan sel. Juga karena F1 antigen antiphagocytic, Plasminogen activator (Pla), V dan W antigen, Lipopolisakarida. Adanya LPS menyebabkan endotoksin yang dapat menyebabkan syok. Antigen V dan W (diproduksi pada 37 ° C) menyebabkan organisme resisten terhadap fagositosis, antigen V penting bagi kelangsungan hidup Y pestis dalam makrofag. Plasminogen activator (Pla) adalah protease yang muncul untuk menurunkan fibrin dan protein ekstraseluler lainnya dan untuk memfasilitasi penyebaran sistemik dari situs inokulasi. Ekspresi Pla memungkinkan Y pestis untuk mereplikasi dengan cepat di saluran udara. Pla penting bagi Y pestis menyebabkan wabah pneumonia.
Setelah di dalam tubuh, karena gagal difagositosis atau dibunuh oleh sitem imun tubuh kita, melalui mekanisme singkat yang dijelaskan diatas, maka bakteri Y pestis dapat masuk ke sistem limfatik. Bakteri mengeluarkan beberapa racun, salah satunya diketahui berbahaya dimana menyebabkan blokade beta-adrenergik . Y. pestis menyebar melalui sistem limfatik manusia yang terinfeksi sampai mencapai kelenjar getah bening regional. Di kelenjar getah bening regional, bakteri ini menimbul reaksi imflamasi atau peradangan dan supurasi ( limfadenitis ), dikelilingi daerah yang mengalami edema hemoragik yang dikenal sebagai buboes (bubo) dan dalam perkembangan selanjutnya akan menjadi nekrosis yang meluas.
Dari sistem limfatik, bakteri juga bisa menuju ke aliran darah, biasanya dalam beberapa jam dari awal gigitan kutu, infeksi menciprat ke dalam aliran darah ataupun infeksi dapat langsung ke aliran darah tanpa lewat sistem limfatik, yang mengarah ke keterlibatan hati, limpa, dan paru-paru. Endotoksin bakteri menyebabkan koagulasi intravaskular diseminata (DIC), yaitu menyebabkan gumpalan kecil di seluruh tubuh dan nekrosis atau iskemik (kematian jaringan akibat kurangnya sirkulasi / perfusi ke jaringan) akibat dari gumpalan. Adanya DIC menyebabkan gangguan pembekuan darah, sehingga tidak bisa lagi mengontrol perdarahan. Akibatnya, terjadi perdarahan di dalam kulit dan organ lain, yang dapat menyebabkan ruam kemerahan dan / atau kehitaman dan hemoptisis / hematemesis (batuk / muntah darah), jika tidak diobati, biasanya berakibat fatal.
Penyebaran secara hematogen (aliran darah) juga dapat memberikan gejala yang jelas pada paru-paru berupa pneumonia sekunder jika menyebar sampai paru-paru. Hal inilah yang menjelaskan kenapa penyakit sampar dapat juga menyebar secara aerogen atau lewat udara melalui droplet yang infeksius. Pneumonia adalah sebuah penyakit pada paru-paru di mana pulmonary alveolus (alveoli) yang bertanggung jawab menyerap oksigen dari atmosfer meradang dan terisi oleh cairan, dan disebut sekunder karena peradangannya bukan langsung pada paru-paru tetapi akibat penyebaran secara hematogen bakteri Yesernia ke paru-paru. Pada kulit tempat gigitan pinjal atau kutu dapat timbul papula (benjolan kecil padat), pustula (berisi cairan pus atau nanah), karbunkel (sekumpulan bisul), atau tidak menunjukan reaksi jaringan setempat sama sekali. Penyebaran di daerah kulit dapat menimbulkan petekie (bercak merah dalam yang merupakan perdarahan kecil di bawah kulit), vaskulitis (radang pembuluh darah) dan perdarahan yang disebabkan trombositopenia (trombosit rendah).
Bagaimana Manifestasi klinis penyakit Sampar???
Masa inkubasi atau waktu dari saat paparan agen menular sampai tanda-tanda dan gejala penyakit muncul adalah antara 2-8 hari, jarang sampai melebihi 15 hari. Untuk sampar tipe pneumonik antara 2-4 hari dan malahan dapat lebih singkat lagi. Gejala prodormal ditemukan pada sementara kasus yang ditandai dengan adanya keluhan anoreksia (nafsu makan menurun, meski sebenarnya lapar), rasa dingin, palpitasi (denyut jantung tidak teratur), nyeri di daerah inguinal (daerah perut bagian bawah dekat selangkangan). Kadang-kadang di ikuti perubahan mental berupa depresi sampai delirium.
Berdasarkan aspek klinis, sampar dapat dibedakan atas beberapa tipe yaitu tipe bubonik, septikemik, pneumonik, meningeal dan kutaneal. Gejala klinis yang paling umum adalah pes (bulbonik), pneumonia dan septicemia.
Sampar tipe Bubonik
- Sampar tipe ini merupakan kasus yang terbanyak yaitu 3/4 penderita sampar, ditandai adanya bulbo, yaitu limfadenitis atau infeksi pada kelenjar getah bening yang tampak besar dengan diameter 2-5 cm disertai adanya edema (pembengkakan) dan eritema (kemerahan) disekitarnya. Bubo ini sekitar 70% terdapat di daerah inguinal dan femoral, karena gigitan pinjal atau kutu lebih banyak terjadi di kaki. Pasien dengan bubo inguinal berjalan dengan pincang, dan anggota badan yang terkena mungkin dalam posisi fleksi, abduksi, dan rotasi eksternal. Pada anak-anak bubo dapat ditemukan di daerah axilla (ketiak) atau servikal. Bila terjadi supurasi, eksudat berupa nanah berbau busuk yang mengandung Y. pestis dapat mengalir keluar secara spontan setelah 1-2 minggu dan diikuti oleh proses resorbsi.
- Masa inkubasi bervariasi tetapi biasanya berkisar 2-6 hari. Febris atau demam merupakan gejala awal dan suhu dapat mencapai lebih dari 41 derajat celcius, disertai takikardi (denyut nadi cepat), kelelahan ekstrim, kelemahan, gejala-gejala neurologis seperti konvulsi (kejang) sampai koma, gejala gastrointestinal berupa vomitus (muntah), konstipasi dan diare. Walaupun tipe bubonik pada umumnya menunjukan gejala-gejala berat tetapi ada juga kasus-kasus ringan yang disebut pestis minor. Jika sampar tipe ini tidak diobati, bakteri dapat menyebar melalui aliran darah menyebabkan septikemia atau dapat menginfeksi paru-paru, menyebabkan kasus pneumonia sekunder atau bisa juga berkembang menjadi meningitis. Komplikasi yang juga dapat menjadi sebab kematian adalah septikemia dengan gejala-gejala berat, pneumonia sekunder dengan sputum berdarah dan yang jarang ditemukan antara lain adalah kegagalan faal jantung.
- Sampar tipe Septicemia dijumpai pada pasien usia lanjut dan menyebabkan omset gejala yang cepat. Pada sampar tipe ini tidak terdapat adanya pembesaran kelenjar limfe dan gejala yang timbul akibat septikemia biasanya terjadi dalam waktu singkat berupa pucat, delirium atau stupor sampai koma. Penderita dapat meninggal dunia pada hari pertama sampai ketiga setelah timbulnya gejala febris atau demam. Kenaikan suhu badan hanya terjadi secara ringan. Penderita juga awalnya mengalami mual, muntah, sakit perut, dan diare. (Diare bisa menjadi gejala dominan.)
- Septicemic plague jarang menular pada orang lain dan terjadi ketika bakteri memasuki aliran darah. Septicemia dapat menyebabkan koagulasi intravaskular diseminata, dan hampir selalu berakibat fatal tanpa pengobatan. Kematian akibat sampar tipe septicemia sangat tinggi dan biasanya berhubungan dengan disseminated intravascular koagulasi (DIC), kegagalan multiorgan, dan hipotensi yang mendalam. Bakteri Y. perstis mempunyai kemampuan membentuk endotoksin. Hal ini juga dapat menimbulkan keadaan toksemia yang bila berat akan mengakibatkan koagulasi intravaskular (DIC) dengan ditemukan gejala pendarahan disaluran napas, saluran makan, saluran kencing serta dalam rongga-rongga badan. Bakteremia dan kematian akibat syok (hipotensi) terjadi pada 40-60% kasus yang tidak diobati. Wabah septicemia sering berkembang sekunder akibat dari sampar tipe bulbonik atau merupakan hasil dari invasi langsung bakteri melalui aliran darah tanpa keterlibatan kelenjar getah bening.
- Masa inkubasi 1-3 hari. Sampar tipe pneumonia disebabkan karena terhirup langsung droplet infeksius melalui pernapasan atau aerosol, atau dengan penyebaran sekunder infeksi paru-paru dari sampar tipe septikemia yang menyebar lewat darah. Tipe ini umumnya diawali dengan gejala-gejala kelemahan badan, sakit kepala, vomitus (muntah), febris (demam) dan frustasi. Batuk, napas pendek, sesak, sakit pada dada disertai sputum yang produktif dan cair, berbeda dengan pneumonia lobaris yang mengeluarkan sputum kental dengan warna seperti karat. Gangguan kesadaran dapat timbul sejak awal, dan penderita dapat meninggal dunia pada hari ke4 dan ke 5.
- Ini adalah penyakit plague yang paling berbahaya dibandingkan jenis lainnya, dimana sampar tipe pneumonia terjadi karena bakteri masuk ke paru-paru dan menyebabkan pneumonia. Jika Sampar tipe pneumotik tidak diobati maka penyakit berlanjut menjadi Acute respiratory distress syndrome (ARDS) yang ditandai dengan dapat terjadinya edema paru refrakter. Tanda-tanda syok, termasuk hipotensi dan akhirnya kegagalan multi-organ, juga dapat terjadi. Tanpa deteksi dini dan pengobatan dalam waktu kurang dari 24 jam, sampar pneumonia akan berakibat fatal.
|
- Tipe ini merupakan komplikasi tipe bubonik dan sering dialami oleh anak-anak, biasanya merupakan sampar tipe bubonik yang terkena pada axilla yang terjadi pada hari ke 7 sampai ke 9. Bentuk sampar ini terjadi ketika bakteri melewati sawar darah otak, menyebabkan meningitis atau radang selaput otak yang menular. Gejala-gejala seperti pada meningitis berupa keluhan sakit kepala, neck stiffnes dan tanda kernig positif. Dapat berlanjut dengan konvulsi dan koma. Dalam cairan lumbal dapat ditemukan Y.pestis.
- Sampar tipe kutaneal disamping menimbulkan gejala-gejala papula, pustula, karbunkel juga adanya purpura yang dapat meluas menjadi nekrotik. Purpura adalah penyakit hemoragik yang ditandai dengan ekstravasasi darah (merembesnya darah dari pembuluh darah) ke dalam jaringan yang memproduksi ekimosis (memar) dan petechiae (bintik-bintik merah akibat pendarahan di dalam kulit) spontan. Purpura berkembang jadi nekrotik dan keadaan ini dapat berlanjut menjadi ganggren terutama di daerah tungkai dan menimbulkan warna kehitam-hitaman (black death). Gangren terjadi karena gumpalan darah di pembuluh darah kecil jari dan jari kaki dapat mengganggu aliran darah dan menyebabkan kematian jaringan sekitar.
Cara Diagnosa Plague atau Sampar
Selain pemeriksaan berdasarkan gejala-gejala klinis diatas, juga perlu pemeriksaan mikrobiologi, radiologis dan pemeriksaan lain. Febris atau demam dan limfadenitis (peradangan dan pembengkakan kelenjar getah bening) merupakan tanda-tanda utama sampar walaupun tidak patognomonik. Perjalanan klinis panas tidak bisa dibedakan dengan panas pada demam thyfoid, malaria dan ricketsiosis. Adanya bubo juga dapat mirip dengan limfadenitis yang disebabkan oleh kuman lain seperti sifilis, streptococcus atau stafilokokus.
Diagnosis dapat dilakukan dengan mengambil atau aspirasi nodus limfe, darah, Sputum eksudat purulent atau kadang-kadang dari tinja atau bisa juga aspirasi cairan CSS untuk tipe sampar meningeal. Berdasarkan sediaan diatas harus diperiksa secara langsung dengan pewarnaan gram tampak batang gram negatif ( coccobacilli ) dan giemsa atau wayson untuk pewarnaan organisme bipolar dan harus dibiakan untuk Y.pestis. Uji serologi secara klinis tidak berguna dalam mendiagnosis penyakit akut. Secara serologis mengukur titer antibody akut dan konvelensi 2-4 minggu kemudian, walaupun tetap harus dipikirkan kemungkinnan adanya reaksi silang dengan salmonella, brucella dan escherrichia coli. Titer antibody yang kurang dari 1:160 dianggap tidak bermakna. Leukositosis dengan dominasi neutrofil dapat dijumpai, dan tingkat leukositosis sebanding dengan tingkat keparahan penyakit. Angka leukosit darah tepi antara 10.000-20.000 (N : 5.000 – 10.000) per mm3 dan pada kasus-kasus yang berat tidak jarang terdapat KID. Trombositopenia dengan degradasi fibrin mungkin meningkat. Serum transaminase dan kadar bilirubin juga meningkat. Apusan darah tepi menunjukkan granulasi toksik dan badan Dohle. Tes imunofluoresensi direc dapat dapat membantu dalam diagnosis cepat. Baru-baru ini sebuah tes diagnostik cepat yang baru dikembangkan dimana mampu mendeteksi bakteri Y.pestis dalam waktu 15 menit dengan sensitivitas 100% dan spesifisitas untuk spesies Yersenia.
Analisis Cairan cerebrospinal (CSF) pada sampar tipe meningeal menunjukkan pleositosis dengan dominasi leukosit polimorfonuklear. Radiografi Thorak menunjukkan adanya infiltrat, konsolidasi, atau rongga persisten pada pasien dengan wabah pneumonia. EKG menunjukan takikardia sinus dan perubahan ST-T. Pencitraan nuklir dapat membantu melokalisasi daerah peradangan limfadenitis dan meningeal.
Apa saja penyakit yang mirip dengan sampar ( Diagnosa banding )??
Karena ada beberapa penyakit atau kondisi dengan berbagi gejala klinis yang hampir sama, penting untuk mempertimbangkan kondisi penyakit sebelum membuat diagnosis sampar. beberapa penyakit dengan keluhan yang hampir mirip sampar adalah :
Pengobatan Sampar atau Plague
Pemilihan macam antibiotik bergantung pada gambaran klinis yang ditunjukan penderita. Untuk kasus dengan keadaan yang berat seperti pada tipe septikemia dan pneumonik,
Pada dewasa
Yang perlu diketahui, bahwa apabila pasien dengan ciri gejala fisik tipe sampar pneumonia harus ditempatkan dalam ruang isolasi yang ketat selama 48-72 jam lalu diberikan terapi antibiotik dan terus di diisolasi sampai gejala pneumonia telah disembuhkan atau sampai kultur sputum menunjukkan temuan negatif. Terapi suportif seperti Pemantauan hemodinamik dan dukungan ventilasi dilakukan sesuai dengan keadaan klinis. Cairan infus, epinefrin, dan dopamin diperlukan untuk koreksi dehidrasi dan hipotensi. Diazepam diberikan untuk mengurangi rasa lelah. Heparin biasanya diberikan apabila terdapat gejala pembekuan darah. Pembesaran buboes memerlukan insisi dan drainase.
Prognosis Penyakit Sampar
Dengan dipakainya antibiotik, prognosis penyakit ini telah banyak berubah. Semula tipe bubonik angka kematianya mencapai 50-90%, sedangkan tipe pneumonik, septikemik dan meningeal hampir seluruhnya berakhir dengan kematian. Wabah dikabupaten boyolali pada tahun 1968-1970 mempunyai angka kematian masing-masing 42% dan 20%. besar kecilnya presentase tersebut tergantung pada kecepatan mendapatkan pertolongan atau pengobatan.
Pencegahan Penyakit Sampar
Vaksinasi.
Perbaikan rumah-rumah penduduk agar tidak mudah menjadi sarang tikus, penyuluhan penduduk untuk menjaga kebersihan lingkungan. Memakai sarung tangan, baju panjang, masker, dan goggle (kacamata) pada waktu kontak dg penderita plague. Kenakan kemeja lengan panjang dan celana panjang, dan celana tuck kaki ke dalam kaus kaki saat berkemah atau hiking. Gunakan penolak serangga yang mengandung DEET pada kulit atau piretrin pada pakaian.
DAFTAR PUSTAKA
Apa saja penyakit yang mirip dengan sampar ( Diagnosa banding )??
Karena ada beberapa penyakit atau kondisi dengan berbagi gejala klinis yang hampir sama, penting untuk mempertimbangkan kondisi penyakit sebelum membuat diagnosis sampar. beberapa penyakit dengan keluhan yang hampir mirip sampar adalah :
DIFFERENT DIAGNOSA TYPE BUBONIC
| |||||||||
|
DIFFERENT DIAGNOSA TYPE PULMONIK
| ||||||||||||
|
DIFFERENT DIAGNOSA TYPE SEPTICEMIA
| ||
|
Pengobatan Sampar atau Plague
Pemilihan macam antibiotik bergantung pada gambaran klinis yang ditunjukan penderita. Untuk kasus dengan keadaan yang berat seperti pada tipe septikemia dan pneumonik,
Pada dewasa
- Streptomisin merupakan pilihan utama dengan dosis 30mg/kgBB/hari, diberikan secara intramuskular dengan dosis terbagi 2-4 kali sehari. Bila penderita dalam keadaan rejatan, pemberian suntikan intramuskular tidak terabsobsi dengan baik. Untuk mencegah autotoksik pemberian streptomicyn maksimum selama 5-7 hari. Kalau kurun waktu pengobatan tersebut dirasakan masih terlalu singkat, dapat dilanjutkan dengan tetrasiklin yang sudah mulai diberikan pada hari pengobatan ke-4 selama 10-14 hari.
- Tetrasiklin merupakan obat pilihan kedua, dapat diberikan sebagai kelanjutan pemberian streptomisin seperti tersebut diatas atau diberikan sebagai preparat tunggal untuk kasus-kasus ringan baik berupa tetrasiklin HCL, oksitetrasiklin maupun klortetrasiklin. Dimulai dengan loading doses 15mg/kg/BB dengan maksimum 1 gram peroral, diikuti dalam waktu 24 jam pertama dengan 40-50mg/kg/BB/hari terbagi dalam 4 kali pemberian, kemudian untuk selanjutnya 30mg/kg/BB/hari terbagi dalam 4 kali pemberian, sampai hari pengobatan ke 10-14. Apabila dipakai dengan kombinasi obat lain cukup 30mg/kg/BB/hari terbagi dalam 4 kali pemberian. Pemberian secara parenteral hanya dilakukan bila secara oral tidak memungkinkan dengan dosis 12-20mg/kg/BB/hari secara intravena terbagi dalam dua kali pemberian. Kontraindikasi pemberian tetrasiklin adalah adanya gangguan faal ginjal, kehamilan dan untuk anak-anak dibawah usia 8 tahun. tidak dianjurkan diberikan bersama makanan termasuk minuman susu dan antasid.
- Kloramfenikol merupakan obat pilihan yang lain dengan hasil yang baik, walaupun seringkali ditakutkan adanya efek menekan sumsum tulang (kejadiannya sangat jarang). Obat ini di berikan terutama untuk penderita-penderita yang berat seperti type meningeal yang tidak dapat diberi streptomisin. Dosis 50-75mg/kg/BB/hari, intravena terbagi dalam 4 kali pemberian selama 10 hari. Secara oral juga dapat diberikan dengan dosis yang sama.
- Trimetoprin-sulfametoksazol juga dapat menjadi obat pilihan lain dengan hasil baik, tetapi hanya diberikan bila obat-obat tersebut diatas tidak dapat digunakan. Sulfadazin juga efektif dan dapat dipakai bila obat-obat lain tidak tersedia, dosisnya bisa mencapai 1-2g/hari selama 4-7 hari. Untuk kasus yang agak berat dapat dimulai dengan dosis awal 4 gram, dilanjutkan 2 gram tiap jam sampai tercapai suhu badan normal, lalu diteruskan 500mg tiap 4 jam sampai 7-10 hari. Penggunaan sulfadiazin ini harus disertai pemberian sodium bikarbonat. Kebutuhan cairan dan kalori dapat diberikan secara parenteral apabila tidak dapat diberikan secara oral.
- Pada anak-anak pengobatan pilihan sama seperti dewasa yaitu dengan streptomisin, dapat dilakukan intamuskular dengan dosis 20-30mg/kgBB/hari dibagi setiap 12 jam untuk sampar tipe bubo. Untuk type septikemia dan meningitis biasanya diobati dengan kloramfenikol intravena (100mg/kgBB/hari) dibagi setiap 6 jam. Penyakit ringan dapat diobati dengan kloramfenikol atau terasiklin oral tapi pada anak yang berusia diatas 10 tahun.
Table Regimen Pengobatan Sampar yang diambil dari The journal of the American Medical Association
| |||
Adults
|
Preferred agents
|
Dose
|
Route of administration
|
Streptomycin
|
1 g twice daily
|
IM
| |
Gentamicin
|
5 mg/kg once daily, or 2 mg/kg loading dose followed by 1.7 mg/kg every 8 hours
|
IM or IV
| |
Alternative agents
|
Dose
|
Route of administration
| |
Doxycycline
|
100 mg twice daily or 200 mg once daily
|
IV
| |
Ciprofloxacin
|
400 mg twice daily
|
IV
| |
Chloramphenicol
|
25 mg/kg every 6 hours
|
IV
| |
Children
|
Preferred agents
|
Dose
|
Route of administration
|
Streptomycin
|
15 mg/kg twice daily (maximum daily dose, 2 g)
|
IM
| |
Gentamicin
|
2.5 mg/kg every 8 hours
|
IM or IV
| |
Alternative agents
|
Dose
|
Route of administration
| |
Doxycycline (for children ≥ 8 years)
|
Weight ≤45 kg: 2.2 mg/kg twice daily (maximum daily dose, 200 mg)
Weight ≥ 45 kg: same as adult dose |
IV
| |
Ciprofloxacin
|
15 mg/kg twice daily (maximum daily dose, 1 g)
|
IV
| |
Chloramphenicol (for children more than 2 years)
|
25 mg/kg every 6 h (maximum daily dose, 4 g)
|
IV
| |
Pregnant women
|
Preferred agent
|
Dose
|
Route of administration
|
Gentamicin
|
Same as adult dose
|
IM or IV
| |
Alternative agents
|
Dose
|
Route of administration
| |
Doxycycline
|
Same as adult dose
|
IV
| |
Ciprofloxacin
|
Same as adult dose
|
IV
| |
KETERANGAN
Dosis aminoglikosida harus disesuaikan pada pasien dengan gangguan fungsi ginjal.
Konsentrasi kloramfenikol serum harus 5-20 mg / mL untuk menghindari penekanan sumsum tulang.
Gentamisin adalah kategori kehamilan C tetapi telah digunakan secara aman dan efektif untuk pengobatan wabah pada wanita hamil.
Doksisiklin dan siprofloksasin adalah kategori kehamilan D dan C, masing-masing. Agen ini harus diberikan hanya jika gentamisin tidak tersedia
| |||
Yang perlu diketahui, bahwa apabila pasien dengan ciri gejala fisik tipe sampar pneumonia harus ditempatkan dalam ruang isolasi yang ketat selama 48-72 jam lalu diberikan terapi antibiotik dan terus di diisolasi sampai gejala pneumonia telah disembuhkan atau sampai kultur sputum menunjukkan temuan negatif. Terapi suportif seperti Pemantauan hemodinamik dan dukungan ventilasi dilakukan sesuai dengan keadaan klinis. Cairan infus, epinefrin, dan dopamin diperlukan untuk koreksi dehidrasi dan hipotensi. Diazepam diberikan untuk mengurangi rasa lelah. Heparin biasanya diberikan apabila terdapat gejala pembekuan darah. Pembesaran buboes memerlukan insisi dan drainase.
Prognosis Penyakit Sampar
Dengan dipakainya antibiotik, prognosis penyakit ini telah banyak berubah. Semula tipe bubonik angka kematianya mencapai 50-90%, sedangkan tipe pneumonik, septikemik dan meningeal hampir seluruhnya berakhir dengan kematian. Wabah dikabupaten boyolali pada tahun 1968-1970 mempunyai angka kematian masing-masing 42% dan 20%. besar kecilnya presentase tersebut tergantung pada kecepatan mendapatkan pertolongan atau pengobatan.
Pencegahan Penyakit Sampar
Vaksinasi.
- Antigen y.pestis mempunyai struktur yang dapat dibedakan atas beberapa fraksi yaitu fraksi 1 (envelope substance), fraksi II,V,W,L dan beberapa lagi yang merupakan polisakarida yang spesifik. tersedia dalam bentuk inactivated vaccine (Haffkines vaccine). Dosis untuk dewasa adalah 0,5mL subkutan, diteruskan dengan 1ml setelah 10-28 hari kemudian dan untuk daerah-daerah endemik dapat diulang lagi 0,5ml setiap enam bulan. Bentuk lain lebih lama. Vaksinasi ini perlu diberikan untuk penduduk yang tinggal di daerah endemik, petugas laboratorium dan petugas perawatan.
Isolasi
- Setiap orang yang diduga menderita penyakit sampar harus diisolasi dengan ketat sampai terbukti bahwa yang bersangkutan bukan menderita sampar, terutama sampat tipe pneumotik yang dapat menular melalui udara pernapasan. Pasien denga tipe bubonik yang telah mengalami drainase harus dijaga agar pus yang kering tidak berhamburan karena banyak mengandung kuman. Juga para petugas perawat harus mendapat perlindungan terhadap penularan melalui pernapasan.
Post-exposure prophylaxis (PEP)
- Post-exposure prophylaxis ditunjukkan pada orang -orang yang memiliki resiko terpapar penyakit sampar, seperti kontak dekat dengan pasien wabah pneumonia atau kontak langsung dengan cairan tubuh yang terinfeksi atau jaringan. Yang disarankan regimen antibiotik untuk PEP menurut The american Journal medical Associated adalah sebagai berikut:
Preferred agents
|
Dose
|
Route of administration
| |
Adults
|
Doxycycline
|
100 mg twice daily
|
PO
|
Ciprofloxacin
|
500 mg twice daily
|
PO
| |
Children
|
Doxycycline (for children ≥ 8 years)
|
Weight ≤ 45 kg: 2.2 mg/kg twice daily (maximum daily dose, 200 mg)
Weight ≥ 45 kg: same as adult dose |
PO
|
Ciprofloxacin
|
20 mg/kg twice daily (maximum daily dose, 1 g)
|
PO
| |
Pregnant women
|
Doxycycline
|
100 mg twice daily
|
PO
|
Ciprofloxacin
|
500 mg twice daily
|
PO
| |
Doxycycline and ciprofloxacin are pregnancy categories D and C, respectively. PEP should be given only when the benefits outweigh the risks.
| |||
Perbaikan rumah-rumah penduduk agar tidak mudah menjadi sarang tikus, penyuluhan penduduk untuk menjaga kebersihan lingkungan. Memakai sarung tangan, baju panjang, masker, dan goggle (kacamata) pada waktu kontak dg penderita plague. Kenakan kemeja lengan panjang dan celana panjang, dan celana tuck kaki ke dalam kaus kaki saat berkemah atau hiking. Gunakan penolak serangga yang mengandung DEET pada kulit atau piretrin pada pakaian.
DAFTAR PUSTAKA






@Tville+2002.jpg)









