PATOFISIOLOGI ULKUS PEPTIKUM ATAU TUKAK PEPTIK
- Kemajuan pesat mengenai ulkus lambung/duodenum terjadi pada masa 15 tahun terakhir ini, terutama dalam hal fisiologi dan mekanisme patogenesis sehingga menyebabkan kemajuan dalam hal pengobatan yang efektif dan rasional.
- Berdasarkan survai epidemiologis didapatkan kira-kira 10% penduduk Eropa dan Amerika telah pernah mengalami ulkus atau tukak duodenum dan bertambah pada usia lanjut, sedangkan tukak atau ulkus lambung lebih jarang dari tukak duodenum, kecuali di daerah Cina dan Jepang. Perbandingan antara pria dan wanita didapatkan 2,2 : 1.
- Pada permulaan abad 20 ini, ulkus lambung lebih sering didapatkan seperti di Inggris, Eropa dan Amerika, tetapi sesudah itu terlihat ulkus duodenum lebih banyak. Dua puluh tahun terakhir ini terlihat penurunan tukak duodenum sedangkan ulkus lambung tidak. Keadaan ini mungkin disebabkan oleh penurunan ulkus duodenum itu sendiri atau disebabkan oleh perbaikan pada sarana diagnostik atau pengobatan ulkus duodenum lebih baik pada saat ini.
- Sekarang telah dapat diterima pandangan bahwa ulkus peptik dalam segala bentuknya disebabkan oleh ketidak seimbangan faktor agresif dan faktor defensif mukosa yang mempertahankan keutuhan mukosa. Faktor agresif yang penting adalah asam lambung yang disekresi oleh sel Parietal dan pepsin yang diproduksi oleh sel Zymogen. Sedangkan faktor defensif mukosa antara lain pembentukan dan sekresi mukus, sekresi bikarbonat, aliran darah mukosa, difusi kembali ion hidrogen pada epitel dan regenerasi epitel
DEFENISI
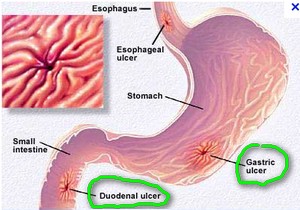
- Ulkus Peptikum adalah suatu luka terbuka yang berbentuk bundar atau oval pada lapisan lambung atau usus dua belas jari(duodenum). Ulkus pada lambung disebut ulkus gastrikum, sedangkan ulkuspada usus duabelas jari disebut ulkus duodenalis.
- Tukak lambung/gastriculcer/maag merupakan luka/ulkus yang terjadi pada lambung yang diakibatkan oleh karena gangguan keseimbangan asam-basa pada lambung dimana terjadi peningkatan keasaman lambung dan atau penurunan daya tahan/proteksi jaringan lambung.
- Ulkus peptikum merupakan keadaan di mana kontinuitas mukosa lambung terputus dan meluas sampai di bawah epitel. Kerusakan mukosa yang tidak meluas sampai ke bawah epitel disebut erosi, walaupun seringkali dianggap juga sebagai tukak atau ulkus.(misalnya tukak karena stress).
- Tukak kronik berbeda denga tukak akut, karena memiliki jaringan parut pada dasar tukak. Menurut definisi, tukak peptik dapat ditemukan pada setiap bagian saluran cerna yang terkena getah asam lambung, yaitu esofagus,lambung, duodenum, dan setelah gastroduodenal, juga jejunum.
PATOFISIOLOGI ULKUS PEPTIKUM
- Faktor yang mempengaruhi terjadinya erosi dan ulkus pada saluran pencernaan bagian atas adalah perimbangan antara faktor agresif (asam dan pepsin) dan faktor pertahanan (defensif) dari mukosa. Faktor pertahanan ini antara lain adalah pembentukan dan sekresi mukus, sekresi bikarbonat, aliran darah mukosa dan difusi kembali ion hidrogen pada epitel serta regenerasi epitel.
- Di samping kedua faktor tadi ada faktor yang merupakan faktor predisposisi (kontribusi) untuk terjadinya tukak peptik antara lain daerah geografis, jenis kelamin, faktor stress, herediter, merokok, obat-obatan dan infeksi bakteria
Faktor Kontribusi
| |
Geografis
|
Jenis kelamin
|
Herediter
|
Psikosomatik
|
Obat-obatan
|
Merokok
|
Pembentukan dan sekresi mukus
|
Sekresi bikarbonat
|
Aliran darah mukosa
|
Infeksi bakteria
|
kegenerasi epitel
|
Lain-lain
|
- Asam dan Pepsin
- Peranan asam dan pepsin dalam hal patofisiologi ulkus peptikum telah banyak dipelajari secara intensif. Pepsin adalah suatu enzim yang bekerja sama dengan asam klorida (HCl) yang dihasilkan oleh lapisan lambung untuk mencerna makanan, terutama protein. Asam hidroklorida disekresikan secara kontinyu, tetapi sekresi meningkat karena mekanisme neurogenik dan hormonal yang dimulai dari rangsangan lambung dan usus.
- Peranan faktor agresif untuk terjadinya ulkus peptikum secara jelas belum terungkap secara keseluruhan, walaupun pada penderita ulkus duodenum peranan asam memegang peranan penting, mungkin dengan kombinasi faktor lain seperti meningkatnya sekresi sel parietal, meningkatnya sekresi lambung seperti gastrin, asetilkolin atau histamin.
- Peningkatan asam akan merangsang syaraf kolinergik dan syaraf simpatik. Perangsangan terhadap kolinergik akan berakibat terjadinya peningkatan motilitas sehingga menimbulkan rasa nyeri, sedangkan rangsangan terhadap syaraf simpatik dapat mengakibatkan reflek spasme esophageal sehingga timbul regurgitasi asam Hcl yang menjadi pencetus timbulnya rasa nyeri berupa rasa panas seperti terbakar.
- Selain itu, rangsangan terhadap syaraf sympatik juga dapat mengakibatkan terjadinya pilorospasme yang berlanjut menjadi pilorustenosis yang berakibat lanjut makanan dari lambung tidak bisa masuk ke saluran berikutnya. Oleh karena itu pada penderita ulkus peptikum setelah makan mengalami mual, anoreksia, kembung dan kadang vomitus. Resiko terjadinya kekurangan nutrisi bisa terjadi sebagai manifestasi dari gejala-gejala tersebut.
- Pada penderita tukak lambung mengalami peningkatan pepsin yang berasal dari pepsinogen. Pepsin menyebabkan degradasi mucus yang merupakan salah satu factor lambung. Oleh karena itu terjadilah penurunan fungsi sawar sehingga mengakibatkan penghancuran kapiler dan vena kecil. Bila hal ini terus berlanjut akan dapat memunculkan komplikasi berupa pendarahan
- Yang khas pada penderita ulkus duodenum adalah peningkatan asam lambung pada keadaan basal dan meningkatnya asam lambung pada stimulasi atau lamanya peningkatan asam setelah makan. Selain itu terlihat peningkatan motilitas di samping efek pepsin dan asam empedu yang bersifat toksik pada mukosa duodenum.
- Tukak lambung berbeda dengan tukak duodenum karena abnormalitas asam tidak begitu memegang peranan penting, barangkali mekanisme pertahanan mukosa lebih penting (faktor defensit); antara lain gangguan motilitas lambung yang menyebabkan refluks empedu dari duodenum ke lambung, perlambatan pengosongan lambung.
- Dibanding dengan faktor agresif, maka gangguan faktor pertahanan mukosa lebih penting untuk terjadinya ulkus peptikum.
- Apapun yang menurunkan mukosa lambung atau yang merusak mukosa lambung adalah ulserogenik, salisilat dan obat antiinflamasi non steroid lain, alcohol, dan obat anti inflamasi masuk dalam kategori ini. Sindrom Zollinger-Ellison (gastrinoma)dicurigai bila pasien datang dengan ulkus peptikum berat atau ulkus yang tidak sembuh dengan terapi medis standar.
- Epitel saluran pencernaan mempertahankan integritasnya melalui beberapa cara, antara lain sitoproteksi seperti pembentukan dan sekresi mukus, sekresi bikarbonat dan aliran darah. Di samping itu ada beberapa mekanisme protektif di dalam mukosa epitel sendiri antara lain pembatasan dan mekanisme difusi balik ion hidrogen melalui epitel, netralisasi asam oleh bikarbonat dan proses regenerasi epitel. Semua faktor tadi mempertahankan integritas jaringan mukosa saluran cerna; berkurangnya mukosa yang disebabkan oleh satu atau beberapa faktor mekanisme pertahanan mukosa akan menyebabkan timbulnya ulkus peptikum.
- Jadi terlihat bahwa untuk terjadinya ulkus peptikum selain adanya faktor agresif (asam dan pepsin) dan yang lebih penting adalah integritas faktor pertahanan mukosa (defensif) saluran cerna; jika ini terganggu maka baru timbul ulkus peptikum.
- Pembentukan dan Sekresi Mukus
- Mukus menutupi lumen saluran pencemaan yang berfungsi sebagai proteksi mukosa. Fungsi mukus sebagai proteksi mukosa :
- Pelicin yang menghambat kerusakan mekanis (cairan dan benda keras).
- Barier terhadap asam.
- Barier terhadap enzim proteolitik (pepsin).
- Pertahanan terhadap organisme patogen.
- Fungsi mukus selain sebagai pelicin, tetapi juga sebagai netralisasi difusi kembali ion hidrogen dari lumen saluran pencernaan.
- Sekresi Bikarbonat
- Tempat terjadinya sistim bufer asam di lambung dan duodenum masih kontroversial, menurut pandangan sebelumnya netralisasi asam oleh bikarbonat terjadi di mukus dan bikarbonat berasal dari sel epitel yang disekresi secara transport aktif.
- Pandangan lain adalah bahwa efek sitoprotektif bikarbonat terjadi pada permukaan membran epitel.
- Aliran Darah Mukosa
- Integritas mukosa lambung terjadi akibat penyediaan glukosa dan oksigen secara terus menerus dan aliran darah mukosa mempertahankan mukosa lambung melalui oksigenasi jaringan yang memadai dan sebagai sumber energi. Selain itu fungsi aliran darah mukosa adalah untuk membuang atau sebagai bufer difusi kembali dari asam.
- Mekanisme Permeabilitas Ion Hidrogen
- Proteksi untuk mencapai mukosa dan jaringan yang lebih dalam diperoleh dari resistensi elektris dan permeabilitas ion yang selektif pada mukosa. Pada binatang percobaan terlihat esofagus dan fundus lambung kurang permeabilitasnya dibanding dengan antrum lambung dan duodenum.
- Pergerakan ion hidrogen antar epitel dipengaruhi elektrisitas negatif pada lumen; kation polivalen (Ca++ Mg++ dan Al++) dapat menutupi tekanan elektris negatif dari ion hidrogen sehingga mempunyai efek pada pengobatan tukak peptik.
- Regenerasi Epitel
- Mekanisme proteksi terakhir pada saluran cerna adalah proses regenerasi sel (penggantian sel epitel mukosa kurang dari 48 jam). Kerusakan sedikit pada mukosa (gastritis/duodenitis) dapat diperbaiki dengan mempercepat penggantian sel-sel yang rusak. Respons kerusakan mukosa (ulserasi) pada manusia belum jelas.
- Obat-obatan golongan NSAID (aspirin), alcohol, garam empedu, dan obat-obatan lain yang merusak mukosa lambung, mengubah permeabilitas sawar epitel, memungkinkan difusi balik asam klorida dengan akibat kerusakan jaringan (mukosa) dan khususnya pembuluh darah. Hai ini mengakibatkan pengeluaran histamin. Histamine akan merangsang sekresi asam dan meningkatkan pepsin dari pepsinogen. Histamine ini akan mengakibatkan juga peningkatan vasodilatasi kapiler sehingga membrane kapiler menjadi permeable terhadap protein, akibatnya sejumlah protein hilang dan mukosa menjadi edema
- Pendapat lain yang berbeda adalah penyebab lain dari ulserasi mukosa. Biasanya ulserasi mukosa dengan syok ini menimbulkan penurunan aliran darah mukosa lambung. Selain itu jumlah besar pepsin dilepaskan. Kombinasi iskemia, asam dan pepsin menciptakan suasana ideal untuk menghasilkan ulserasi. Ulkus stress harus dibedakan dari ulkus cushing dan ulkus curling, yaitu dua tipe lain dari ulkus lambung.
- Ulkus cushing umum terjadi pada pasien dengan trauma otak. Ulkus ini dapat terjadi pada esophagus, lambung, atau duodenum, dan biasanya lebih dalam dan lebih penetrasi daripada ulkus stress. Ulkus curling sering terlihat kira-kira 72 jam setelah luka bakar luas.
- Ulkus stress adalah istilah yang diberikan pada ulserasi mukosa akut dari duodenal atau area lambung yang terjadi setelah kejadian penuh stress secara fisiologis. Kondisi stress seperti luka bakar, syok, sepsis berat, dan trauma dengan organ multiple dapat menimbulkan ulkus stress. Bila kondisi stress berlanjut ulkus meluas. Bila pasien sembuh, lesi sebaliknya.
- Prostaglandin barangkali mempunyai peranan penting untuk mempertahankan mukosa saluran cerna terhadap pengaruh sekitarnya. Banyak zat iritan yang didapatkan pada mukosa saluran cerna yang merusak epitel bila sekresi prostaglandin terganggu.
- Prostaglandin seri A dan E telah diketahui sejak 1967 menghambat sekresi asam lambung dan dapat mencegah tukak peptik, prostaglandin pada binatang dan manusia juga meningkatkan sekresi mukus. Prostaglandin telah diyakini mempertahankan integritas saluran cema dengan cara regulasi sekresi asam lambung, sekresi mukus, bikarbonat dan aliran darah mukosa.
- Mekanisme Anti Ulkus Peptikum Dari Prostaglandin
- Sitoprotektif :
- Sekresi mukus.
- Sekresi bikarbonat.
- Aliran darah lambung.
- Inhibisi sekresi asam.
- Pada penelitian ternyata sekresi bikarbonat meningkat setelah pemberian PGE2 (prostalgadin E2). Prostaglandin E merupakan vasodilator yang poten. Selain mempunyai sifat sitoprotektif, PGE 1 dan PGE 2 mempunyai efek menghambat sekresi lambung. Dari penelitian klinis dengan berbagai macam sitoprotektif terlihat bahwa prostaglandin E sangat berfaedah mencegah efek toksik obat antiinflamasi non-steroid (menghambat sintesa prostaglandin) atau alkohol.
- Pada suatu penelitian didapatkan aktivitas sintesa prostaglandin pada mukosa bulbus duodenum selama puasa lebih tinggi pada penderita tukak duodenum dari kontrol. Hasil rasio total prostaglandin setelah makan dan sebelum makan lebih rendah pada penderita tukak duodenum dari pada penderita normal. Pada suatu penelitian penderita dengan tukak lambung dan orang normal kadar prostaglandin jaringan di daerah antrum dan korpus lambung pada tukak lambung didapatkan lebih rendah dari orang normal. Sedangkan pada tukak lambung yang menyembuh didapatkan kadar prostaglandin jaringan lebih tinggi dari yang tidak sembuh.
- Faktor kontribusi/predisposisi antara lain letak geografis, jenis kelamin, faktor psikosomatik, herediter, merokok, obat dan faktor lainnya.
- Letak geografis mempengaruhi adanya tukak peptik dan mengenai jenis kelamin didapatkan pria lebih banyak pada tukak peptik.
- Faktor psikosomatik sangat mempengaruhi timbulnya suatu tukak peptik dan secara umum dipercaya bahwa konflik dapat memegang peranan untuk timbulnya tukak peptik pada penderita yang mempunyai faktor predisposisi.
- Faktor herediter: tukak peptik lebih sering terjadi 2–3 kali dari keluarganya yang mendapat tukak peptik dibanding dari populasi normal. Pada golongan darah O didapatkan 30–40% lebih sering dari golongan darah lainnya dan tukak peptiknya lebih sering di duodenum.
- Pengaruh merokok terlihat pada penelitian epidemiologik; perokok lebih sering menderita tukak peptik (pria : wanita berbanding 2,6 : 1,6) dan juga memperpendek residif.
- Obat-obat yang mempengaruhi timbulnya tukak peptik antara lain aspirin yang diketahui menghambat sintesis prostaglandin. Selain itu obat anti inflamasi non-steroid juga dapat merusak mukosa dan menghambat sekresi prostaglandin.
- Sekarang tidak terbukti bahwa terdapat hubungan antara infeksi Campylobacter (Helicobacter pylori) dengan gastritis dan ulkus peptikum.
ULKUS DUODENUM DAN ULKUS GASTER ATAU LAMBUNG
- Ulkus lambung atau ulkus duodenum merupakan bagian dari ulkus peptikum, pemberian nama ini hanya di dasarkan pada letak perbedaan anatomis terbentuknya ulkus. Dimana ulkus gaster terbentuk di lambung sedangkan ulkus duodenum terbentuk di usus halus atau tepatnya pada bagian duodenum.
- PERBEDAAN ULKUS DUODENUM DENGAN ULKUS GASTERUlkus DuodenumInsiden- Usia 30 – 60 tahun- Pria : Wanita = 3 :1- Terjadi lebih sering daripada ulkus lambungLokasi- Pada bulbus duodenalisTanda dan gejala- Nyeri terjadi 2 -3 jam setelah makan, sering terbangun dari tidur antara jam1 dan 2 pagi- Makan makanan menghilangkan nyeri- Muntah tidak umum- Hemoragi jarang terjadi dibandingkan ulkus lambung tetapi bila ada melena lebih umum dari pada hematemesis- Lebih mungkin terjadi perforasi dari pada ulkus lambung- Dapat mengalami penambahan berat badanRasa sakit- Rasa sakit sebelum makan atau berpuasaSekresi asam lambung- Hipersekresi atau sekresi berlebihan asam lambungFaktor Risiko- Golongan darah O, PPOM, gagalginjal kronis, alkohol, merokok, sirosis, stressKemungkinan Malignasi- JarangUlkus LambungInsiden- Biasanya pada usia 50 tahun lebih- Pria : Wanita = 2 : 1- Kejadiannya kurang sering dibanding ulkus duodenumLokasi- Kurvatura minor lambungTanda dan gejala- Nyeri terjadi ½ sampai 1 jam setelah makan; jarang terbangun pada malam hari dapat hilang dengan muntah- Makan makanan tidak membantu dan kadang meningkatkan nyeri- Muntah umum terjadi- Hemoragi lebih umum terjadi daripada ulkus duodenal hematemesis lebih umum terjadi daripada melena- Tidak mungkin atau jarang terjadi perforasi- Penurunan berat badan dapat terjadiRasa sakit- Rasa sakit setelah makanSekresi asam lambung- Normal sampai hiposekresi atau sekresi asam lambung berkurangFaktor Risiko- Gastritis, alkohol, merokok, NSAID,stressKemungkinan Malignasi- Kadang-kadang
| |||